Buscar este blog
Lola Montalvo. Enfermera
ENFERMERA. En este espacio opinaré, sin lugar a dudas, sobre todos los temas que conciernen directa o indirectamente a la Enfermería, a la Salud, la Sanidad, las Personas... NADA ME ES INDIFERENTE. Y también hablaré de libros.
Entradas
Entradas más recientes
¿Nos cuidamos como compañeras/os?
- Obtener enlace
- Correo electrónico
- Otras aplicaciones
Dedicatoria feminista... para todos los días.
- Obtener enlace
- Correo electrónico
- Otras aplicaciones
Los «coronabulos» más dañinos
- Obtener enlace
- Correo electrónico
- Otras aplicaciones
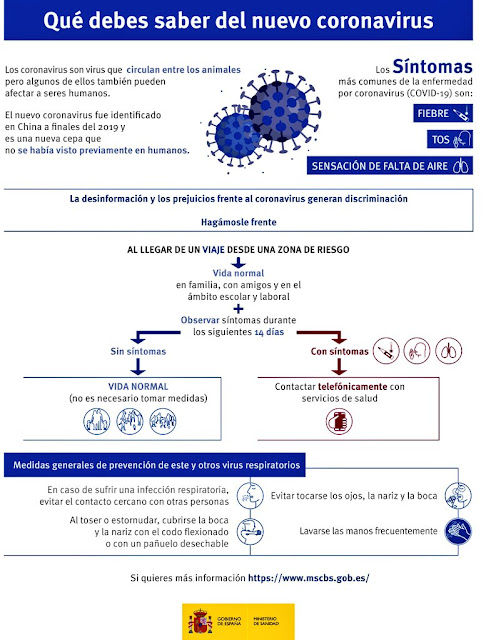
Coronavirus COVID-19
- Obtener enlace
- Correo electrónico
- Otras aplicaciones
Almidón resistente: importancia en la dieta. Utilidad y manejo.
- Obtener enlace
- Correo electrónico
- Otras aplicaciones
Enfermeiras eventuais en loita recibidas en Bruselas.
- Obtener enlace
- Correo electrónico
- Otras aplicaciones
Nutrición: Microbiota intestinal
- Obtener enlace
- Correo electrónico
- Otras aplicaciones
Nutrición: El fósforo. Importancia en enfermos con insuficiencia renal crónica
- Obtener enlace
- Correo electrónico
- Otras aplicaciones
NUTRICIÓN: DIETAS DETOX: MITOS Y REALIDAD
- Obtener enlace
- Correo electrónico
- Otras aplicaciones
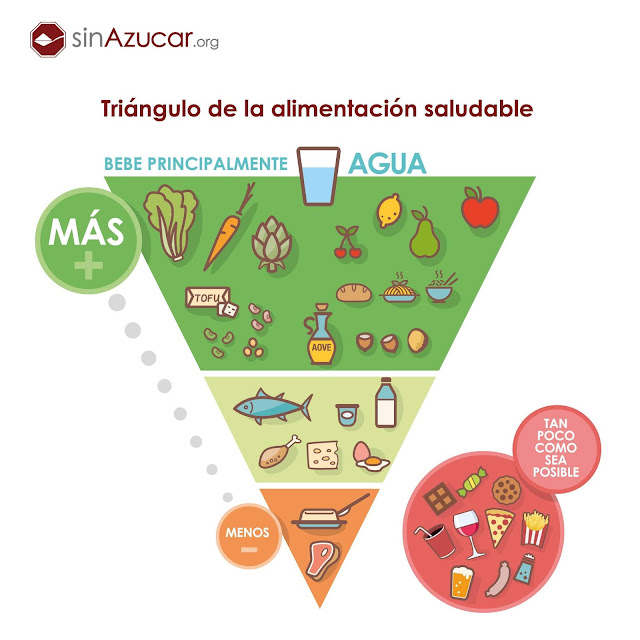
NUTRICIÓN: El azúcar
- Obtener enlace
- Correo electrónico
- Otras aplicaciones
LA NOVELA HISTÓRICA COMO FUENTE DE APRENDIZAJE DE LA HISTORIA DE LA ENFERMERÍA
- Obtener enlace
- Correo electrónico
- Otras aplicaciones